כתבות ומאמרים רבים נכתבו בנושא הקטרקט, הגורמים להופעתו, דרכי האבחון והטיפול בו.
תהליך הניתוח על כל שלביו, הינו חלק שגרתי מעבודת הרופאים ולפיכך בהסברם למטופלים, הם מתמקדים במהות הרפואית של הניתוח והרבה פחות בשאר הפרטים המלווים אותו. בסדרה של שלוש כתבות, אנסה לתאר את שלבי התהליך לפרטיהם, מרגע גילוי הקטרקט ועד תום ההחלמה מהניתוח. אותם פרטים, שמניסיוני כמנתח קטרקט, מטרידים את המטופל.
תקוותי היא להפוך את ניתוח הקטרקט ליותר מוכר ונִרְאֶה למטופל ובכך לסייע בהורדת רמת הלחץ והחרדה הקשורים לחוסר הידיעה מהעומד להתרחש.
הראייה הינה החוש המשמעותי ביותר מבין חמשת חושיו של האדם. מכאן, ניתן להבין את רמת החרדה כאשר קיימת פגיעה בראייה. קטרקט, או יָרוֹד, הינו תהליך התעכרות עדשת העין. כיצד ניתן לדעת שיש קטרקט? מהם הסימנים שבגינם עלינו להגיע לרופא? האם מדובר בהליך מסוכן? כואב? האם נחלים מזה? שאלות רבות כדוגמת אלו, מציפות את מחשבותיכם, ומלוות אתכם כאשר הנכם חשים בשינוי במצב ראייתכם. הסימן העיקרי לקטרקט, הוא התדרדרות הדרגתית בראייה. תהליך זה עשוי להימשך חודשים ואפילו שנים. בדרך כלל התהליך לא מתרחש בו זמנית בשתי העיניים באותה המידה, וזאת כנראה הסיבה לכך שהירידה בראייה אינה מורגשת. כאשר הראיה בעין אחת תקינה יחסית לעין השנייה, אנו יכולים להמשיך בהתנהלותנו השוטפת מבלי לחוש שהראייה באחת העיניים התדרדרה. שינויים אלו מתגלים בבדיקה שגרתית אצל רופא העיניים ומכאן החשיבות בבדיקת עיניים תקופתית. אפשרות נוספת לגילוי קטרקט היא כאשר העין הפחות פגועה, בה הקטרקט פחות מתקדם, נפגעת כתוצאה מדלקת, כניסת גוף זר וכדומה. במצב זה המטופל נוכח לגלות שהראייה בעין השנייה, אינה תקינה. מלבד הירידה בראייה, קיימים סימנים נוספים היכולים להעיד על קיום קטרקט כגון: סנוור (בעיקר בנהיגה בלילה), או צורך בהחלפת משקפי ראייה בתדירות גבוהה (כל כמה חודשים).
הפרעה בראייה שנגרמת כתוצאה מהתפתחות הקטרקט היא, ברוב המוחלט של המקרים, הפיכה לגמרי באמצעות ניתוח. יש לזכור, שבמקרים מאוד מתקדמים, הקטרקט גורם לבעיות נוספות בעין, כגון עליה של הלחץ התוך עיני או דלקת, אשר יכולים לגרום לנזק בלתי הפיך.
לסיכום אומר, שאין צורך למהר לניתוח. עם זאת, הזנחת הקטרקט והגעה למצב בו הראיה נפגעת כמעט לחלוטין עלולה לגרום לנזק בלתי הפיך או לניתוח מורכב ומסובך יותר.
בדיקת רופא העיניים
בדיקת הרופא אינה כואבת כלל.
ראשית, הרופא מקיים שיחה עם המטופל על מנת להבין מדוע הגיע אליו. הוא שואל סדרת שאלות המתייחסות למצב הראייה כגון: מתי החלה ההתדרדרות בראייה, האם היו בעיות עיניים בעבר, כיצד באה לידי ביטוי הירידה בראייה כו'. חשוב מאוד לשתף את הרופא בכל המידע הרפואי הרלוונטי ולציין אם קיימת עין עצלה, היסטוריה של בעיות עיניים שהיו בילדות, ניתוחי עיניים בעבר או חבלות בעין, תרופות הניטלות באופן קבוע ואת הסיבות לכך. רצוי להביא לבדיקה את משקפי הראייה (במידה ויש) וטיפות העיניים ,במידה והנכם משתמשים בהן. רצוי להמציא רשימה מרופא המשפחה הכוללת מחלות רקע, עבר רפואי ורשימת התרופות הנלקחות באופן קבוע. ישנן מחלות רבות שיש להן השפעה על העיניים ויכולות להשפיע על מהלך הניתוח ועל תוצאותיו. למרות המאמצים שמערכת הבריאות בארצנו עושה, המידע המפורט שבידי רופא המשפחה בקופת החולים אינו בהכרח גלוי לרופא מחוץ לקופת החולים – בבית חולים או בקליניקות הפרטיות. כיון שכך, מומלץ שהמטופל יגיע לבדיקה כשבידיו כל המידע הרלוונטי הנ"ל.
ככל שלרופא תהייה תמונה יותר ברורה ושלמה על המטופל שלו, כך יוכל לתת אבחנה, הסברים, וטיפול מדויקים יותר.
רגע הבדיקה הגיע, כולי תקווה שאוכל להפיג את תחושת הלחץ המלווה אתכם בהגיעכם לרגע זה.
הביקור כולו אורך כשעה. בדיקת העיניים נמשכת כ- 10-20 דקות עם הפסקה באמצע של כ- 20-30 דקות שהן זמן ההמתנה להשפעת הטיפות להרחבת אישונים.
ראשית, הרופא ירצה לבדוק את מצב הראייה בכל עין בנפרד- כאן המקום להזכיר שוב להביא את משקפי הראיה והקריאה, המתאימים לכם ביותר, שיש ברשותכם. פעמים רבות, מטופלים טוענים כי שכחו את המשקפיים בבית, או שלא הביאו אותם כי גם ככה אינם מסייעים להם בראייה. המשקפיים שיש ברשותכם, תורמים להבנתו של הרופא את הבעיה, ולמתן אינפורמציה על מצב הראייה שלכם.
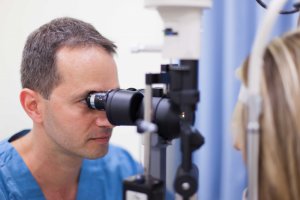
בתום בדיקת הראייה מתבצעת בדיקת עיניים. הבדיקה מתבצעת באמצעות מכשיר הדומה למיקרוסקופ עם אור. מכשיר זה מאפשר להסתכל על העין מבחוץ ומבפנים ולהבין מהי דרגת הקטרקט ואלו בעיות נוספות עשויות להפריע לראייה או למהלך הניתוח. הבדיקה אינה כרוכה בכאב או באי נוחות, פרט לסנוור. אתם יכולים להיות נינוחים ורגועים, וככל שתהיו רגועים יותר, כך יהיה נוח יותר לבצע את הבדיקה בצורה מדויקת. את הסנטר מניחים על המכשיר עצמו, ואת המצח מקרבים לחלקו העליון של המכשיר וכך ישנה תמיכה מלאה לראש ואין צורך להחזיקו באוויר. הרופא מזיז את חלקי המכשיר כך שיתאימו לכל אדם על פי מידותיו. גם את גובה הכיסא ניתן להתאים כך שיהיה נוח בזמן הבדיקה. הישיבה הנוחה חשובה גם למטופל וגם לרופא. לאחר שהתמקמתם בצורה נכונה ונוחה, הרופא מקרב את המכשיר לעין. התחושה שלכם היא שהוא נוגע בעיניים, אך לא כך הדבר (מלבד בדיקה של לחץ עייני). כל שצריך לעשות הוא, למלא אחר ההוראות לגבי כיווני ההסתכלות, ולמרות הסנוור מהאור היוצא מהמכשיר, לפקוח את העיניים ולהרפות את השרירים. אינכם נדרשים לראות דבר, הניסיון לראות ולהבחין בפרטים גורם לצמצום מפתח העפעפיים. לעיתים קרובות, האינסטינקט הוא לסגור את העין, ואז הרופא עוזר לנבדק לפקוח אותה על ידי כך שהוא מרים את העפעף העליון. ככל שתשתפו פעולה, הבדיקה תהייה מהירה יותר ויעילה יותר. הרפיה היא מילת המפתח. פרט חשוב נוסף הוא, להיות עם שתי עיניים פקוחות לאורך כל הבדיקה. סגירת עין אחת גורמת לעין השנייה להתגלגל כלפי מעלה, דבר המקשה על הבדיקה.
במהלך הבדיקה מוזלפות טיפות עיניים פעמיים או שלוש . אתם תתבקשו להסתכל למעלה על מנת שהרופא יוכל להזליף את הטיפה לחלקה התחתון של העין. אם מילאתם את הוראותיו של הרופא, לא תראו את הבקבוק או הטיפה מתקרבים אליכם ולא תרגישו צורך לסגור את העיניים. סמכו עליו, ועזרו לו לעשות את עבודתו בצורה הטובה ביותר. הטיפות שורפות מעט לכמה שניות לאחר הזלפתן במידה שונה ממטופל למטופל. לא כדאי לשפשף את העיניים או ללחוץ עליהן חזק , שכן פעולות אלו עשויות להגביר את הצריבה. כדאי למצמץ מספר פעמים ולנגב באמצעות צמר גפן (שתקבלו או תבקשו מהרופא) את העין הסגורה.
הטיפות להרחבת האישונים, ניתנות על מנת לאפשר לרופא לבדוק את העין בצורה מעמיקה. לאחר הזלפת הטיפות, יש להמתין כ- 20-30 דקות. טיפות אלו, גורמות להסתנוורות מעטה ולטשטוש הראייה, אך אין מקום לדאגה, תסמינים אלו חולפים כעבור 3-4 שעות. רצוי להגיע מצוידים במשקפי שמש ובליווי של אדם נוסף.
חשוב לי לציין, שלאחר הבדיקה, הנהיגה אסורה.
בבדיקת הלחץ התוך עיני, ישנו מגע קל של המכשיר בעין. לפני בדיקה זו מוזלפות טיפות אלחוש, כך שלא תחושו דבר בעין. העפעפיים אינן מורדמות ואם תנסו לסגור את העין תיווצר תחושה לא נעימה, לכן כדאי מאוד להקשיב להוראות. תתבקשו להסתכל עם העין השנייה קדימה, או לכיוון אוזנו של הרופא. הסתכלו עם העין שלא מסונוורת, המשיכו לשמור על עיניים פקוחות ואל תזיזו את הראש, הבדיקה תסתיים בתוך מספר שניות.
בתום הבדיקה, יוכל הרופא לקבוע את דרגת הקטרקט, את הצורך בניתוח וכן האם קיימות בעיות עיניות נוספות העלולות להשפיע או להפריע למהלך הניתוח. הבדיקה תסייע לרופא גם לקבוע את סוג העדשה שתושתל בעין. אם הירידה בראייה נגרמה רק כתוצאה מהקטרקט, הניתוח יתקנה באופן מלא. במידה וקיימות מחלות אחרות הגורמות להפרעות בראיה כגון: בעיות של עצב ראייה, מוח או מחלות רשתית, הניתוח להסרת הקטרקט ישפר את הראיה באופן חלקי בלבד.
בדיקת הבִּיוֹמֶטְרִיָה, או כפי שקרויה בפי הרופאים " מדידת עדשה", הינה חלק מהותי בבדיקה המתבצעת לפני הניתוח. היא יכולה להתבצע יחד עם בדיקת העיניים או במועד אחר שיקבע. בבדיקה זו נמדדים מספר נתונים של העין, לפיהם נקבע מספר העדשה שתושתל. משך הבדיקה הוא כחמש דקות, אשר במהלכן תתבקשו להניח את הראש במכשיר (כפי שעשיתם בבדיקת העיניים), ולהסתכל על מטרה מסיימת בתוך המכשיר, בדרך כלל זוהי נקודה אדומה. עליכם להיות עם שתי עיניים פקוחות לאורך כל הבדיקה.
לעיתים, תתבקשו לבצע בדיקות משלימות,הכרוכות גם הן בהרחבת אישונים. בדיקות אלו עשויות לגרום לדחיית התור לניתוח. אין מקום להיכנס ללחץ, שכן במרבית המקרים לא מדובר בניתוח דחוף.
שיחת סיכום עם הרופא
בשיחת הסיכום מוצגים הממצאים בשפה ברורה ומובנת. תקבלו הסבר על האפשרויות הקיימות מבחינת סוג העדשה המושתלת – חד מוקדית או מוּלְטִיפוֹקָלִית, והאם ניתן לתקן גם צילינדר (במידת הצורך) וכמובן על סוג ההרדמה: מקומית או כללית, כל מקרה לגופו. זהו השלב בו הנכם יכולים לשאול את כל השאלות, לשתף בהתלבטויות ולדלות מידע אודות כל התהליך. אינכם חייבים להחליט באותו הרגע שום דבר. תמיד ניתן לומר שאתם מעוניינים לחשוב, ולהחזיר תשובה.